武警浙江总队医院科普--神经源性肠道问题莫忽视,对症护理很重要
发布时间:2024-04-08 11:04:36 点击次数:0神经源性肠道功能障碍的概念
神经源性肠道功能障碍是指由于支配肠道运动的神经受损,肠道蠕动、肠道反射等功能紊乱引起的一系列临床症状,包括便秘、腹胀、大便失禁及排便耗时长等。多见于脊髓损伤、脑卒中、帕金森、脑外伤等疾病。
临床分型及表现:
反射性大肠:结肠远段和直肠是由第2至第4骶髓的副交感神经支配,第2骶髓以上部位的病变往往会使直肠张力和收缩力增加、肛门外括约肌张力增加,可引起反射性排便,常称为反射性神经源性肠道功能障碍。
无反射性大肠:第2骶髓或以下的病变通常会导致直肠张力和收缩力降低及肛门外括约肌张力降低,直肠排空差,可能会引起大便嵌塞和失禁,常称为无反射性神经源性肠道功能障碍。
值得注意的是,有些第2骶髓以上病变的患者没有反射性肠道的症状,而部分脊髓圆锥或马尾病变的患者仍有反射存在,这些患者也适用此分类方法。
护理措施
一、饮食指导
避免刺激性食物、每日纤维摄入量20-30g、限制食用易产气的食物,适量摄入亲水性食物,增加粪便容积和流动性,缩短结肠通过时间。脊髓损伤患者适量饮水,饮水量需与膀胱管理所需的液体量相平衡,以形成最佳黏稠度的大便。推荐计算液体需求量计算公式:液体1ml/kcal或液体30ml/kg体重,或1500ml+(体重kg-20)×15.

二、帮助患者建立排便模式
结肠活动在晨醒和餐后时最为活跃,排便可以促进产生便意,养成良好的排便习惯。
建议患者在晨起或餐后1小时内定时尝试排便,以餐后30-45分钟最佳,持续时间15分钟左右,排便时集中注意力,减少外界干扰。
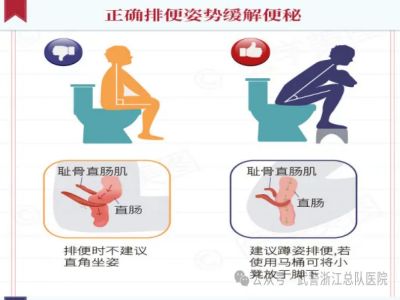
三、排便体位
可采取使肛门直肠角度增大的体位,即蹲位或坐位也易于增加腹压、有利于提高患者自尊、减轻心脏负担、若病情不允许者,取左侧卧位。
四、身体活动
脊髓损伤患者均可采取适合自己的方式进行活动:如推轮椅、手臂有氧运动、举重或结构化运动训练等,研究显示参与运动的脊髓损伤患者有更好的肠道控制能力。
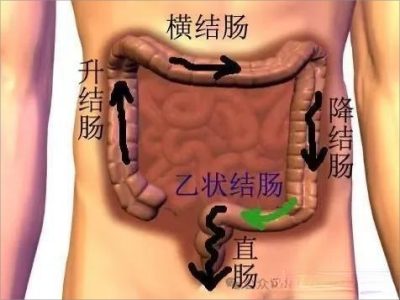
五、腹部按摩
腹部按摩能够增强直肠蠕动动力;缩短结肠通过时间;促进感觉反馈传入和传出;减轻腹胀。从右向左顺时针按摩。
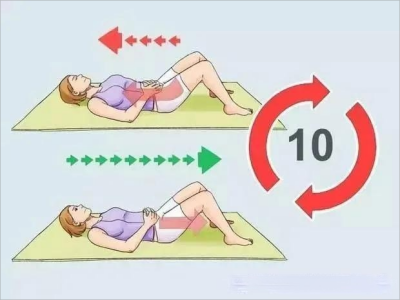
六、盆底肌收缩训练
主要是肛门括约肌和盆底肌肌力训练,能够增加括约肌的神经-肌肉控制能力。
七、肛门牵张技术
手指直肠刺激可以缓解神经肌肉痉挛,诱发直肠肛门反射,促进结肠尤其是降结肠的蠕动。
八、经肛门灌洗
经肛门灌洗是指将液体通过一个特殊的装置从肛门泵入直肠和结肠以排出肠道内粪便的方法。当保守干预无效后,在选择更具侵入性的操作前可使用经肛门灌洗。
九、其他
➤药物治疗
➤物理治疗(针灸、电刺激、功能磁刺激等)
➤手术治疗
总结
(一)建议反射性神经源性肠道功能障碍患者在急性期定时每天排便1次,随着排便规律的形成和排便效率的提高,排便频次可减少至每周3次;排便前检查并清除直肠穹窿处大便,可使用直肠兴奋剂(如栓剂或微小灌肠剂),注入直肠停留10-15分钟,然后使用手指直肠刺激技术触发肛门直肠反射,促进直肠收缩,肛门括约肌放松,促进排便。
(二)对于无反射性神经源性肠道功能障碍的患者建议每天至少1次或多次的肠道护理,以降低非计划大便排出的风险,且只用人工清便法进行肠道排空。
武警浙江总队医院康复中心二病区护理团队

